一、NAFLD/NASH概览及背景介绍
非酒精性脂肪性肝病(NAFLD)是一种与胰岛素抵抗(IR)和遗传易感密切相关的代谢应激性肝损伤,疾病谱包括非酒精性单纯性肝脂肪变、非酒精性脂肪性肝炎(NASH),严重者可能发展为NASH相关肝硬化和肝癌(HCC)。非酒精性脂肪性肝炎(NASH)是NAFLD的一种严重类型。
2020年一个国际专家小组达成共识,用代谢性相关脂肪肝病(MAFLD)来替代NAFLD,改用肯定性的诊断标准。对于存在脂肪肝证据的患者,只要合并超重/肥胖、2型糖尿病、代谢功能障碍等任一条件即可诊断为MAFLD。

非酒精性脂肪性肝病(NAFLD):是一个涵盖所有疾病等级和分期的总体术语。特征是在没有脂肪肝继发性原因(例如,药物、饥饿、单基因疾病、大量饮酒和病毒)的人群中,肝脏脂肪异常堆积,≥5%的肝细胞表现为大泡性脂肪变性。
非酒精性单纯性肝脂肪变(NAFL):又称单纯性脂肪肝,是NAFLD的早期表现,大泡性或大泡为主的脂肪变累及5%以上肝细胞,可以伴有轻度非特异性炎症,没有气球样变性和纤维化,通常不会不会引起肝损伤和或并发症。
非酒精性脂肪性肝炎(NASH):是NAFLD的严重类型,可能发展为肝硬化和肝癌。5%以上的肝细胞脂肪变合并小叶内炎症和肝细胞气球样变性,伴有或不伴有纤维化。规定不合并肝纤维化或仅有轻度纤维化(F0/F1)为早期NASH,合并显著纤维化或间隔纤维化(F2/F3)为纤维化性NASH,合并肝硬化(F4)为NASH肝硬化。
全球NAFLD的患病率预计在25%-30%左右,各个地区因诊断,种族和地理区域而异。中东地区患病率最高(32%)。NAFLD在亚洲的患病率(27%)已经超过了北美(24%)和欧洲(24%)。

亚洲地区NAFLD的患病率为30%,其中东南亚的NAFLD患病率最高(42%)。亚洲地区患病率最高的国家是印度尼西亚(51%);日本NAFLD患病率最低(22%)。中国的患病率为29.8%,处于亚洲患病率的的中间水平。
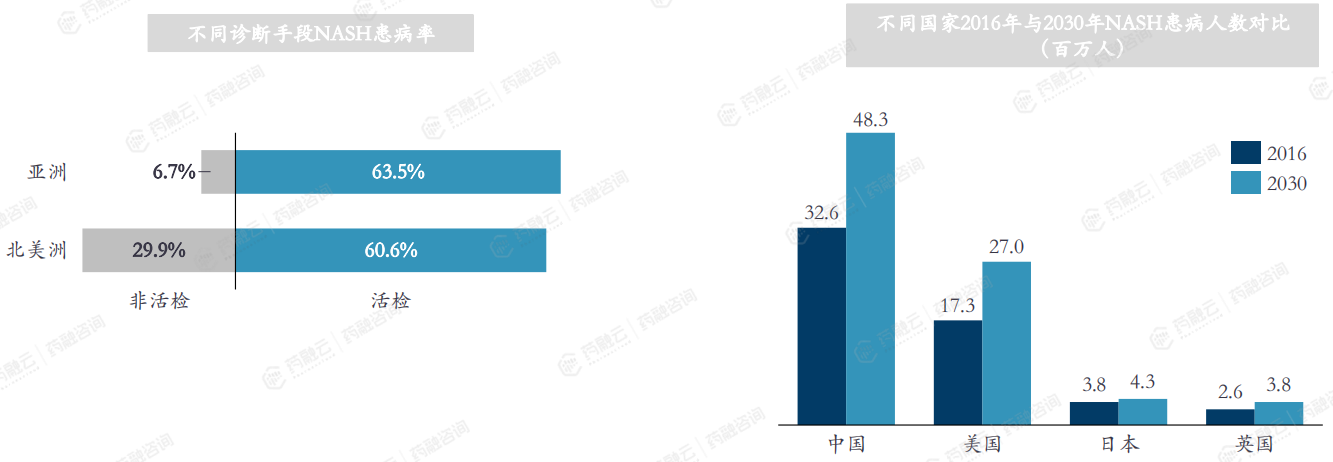
由于诊断手段的原因,NASH在普通人群中的患病率很难确定。不同诊断手段对NASH的患病率影响很大。NASH诊断的金标准为肝组织活检。一项研究显示,经过活检诊断,NASH在NAFLD人群中的总患病率为59.1%。
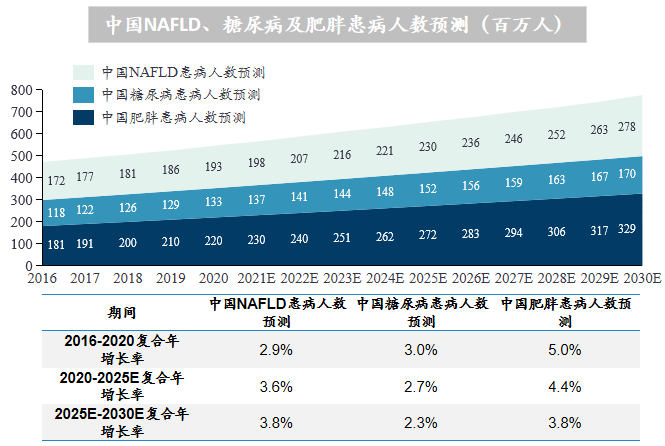
相关建模预测到2030年中国NASH病例将增长48%,达到4830万人;美国NASH患病人数也将有较大幅度的增长,将从2016年的1730万人增至2700万人;或许是人口基数较少的缘故,预测日本和英国NASH患病人数增长幅度不大。
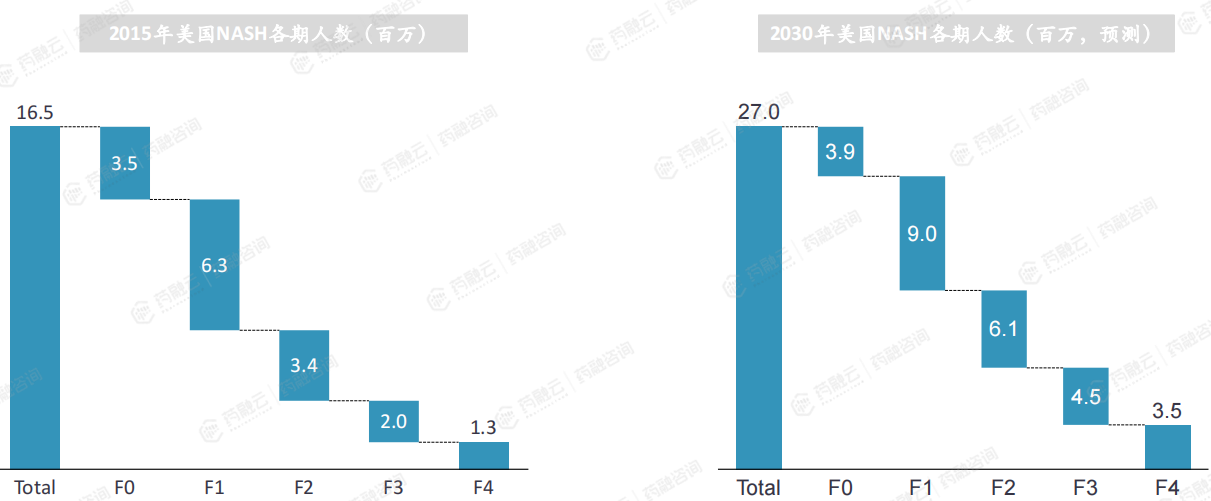
自先前的前瞻性患病率研究发表以来,临床显著纤维化(2期或更高阶段纤维化)的患病率增加了>2倍。预计到2030年,晚期肝纤维化(定义为桥接纤维化(F3)或代偿性肝硬化(F4))患者将不成比例地增加。预计到2030年与NASH肝硬化相关的肝失代偿、HCC和死亡的发生率预计也将增加2- 3倍。
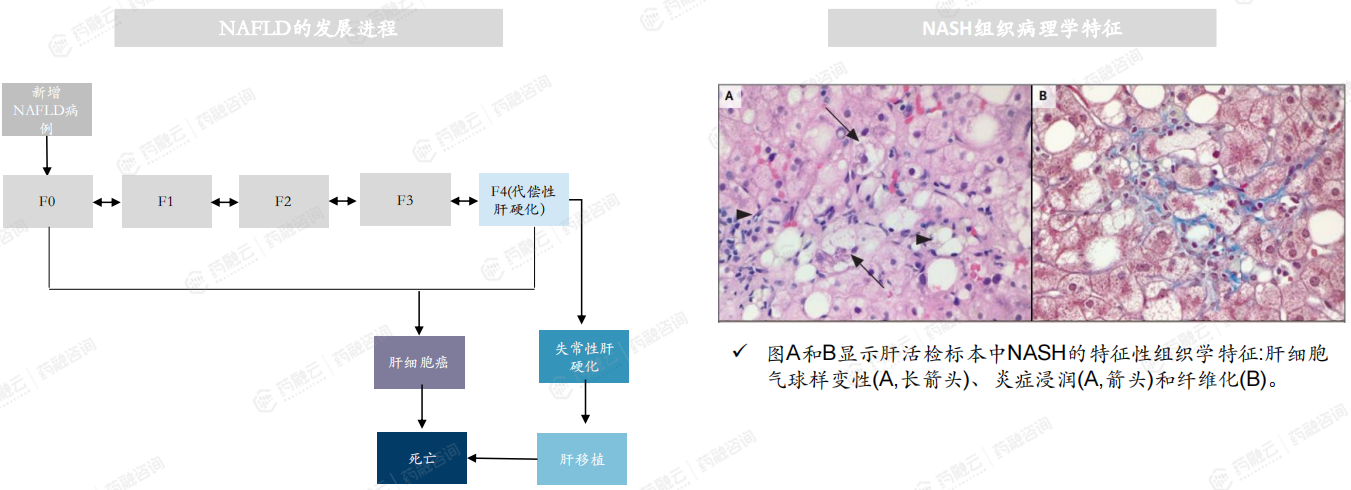
NAFLD的进展为肝炎、肝纤维化,最终发展为肝硬化甚至肝细胞癌。肝纤维化程度按弹性数值分为F0、F1、F2、F3和F4五个等级,病变程度分别为F0:无纤维化;F1:汇管区纤维性扩大,但无纤维间隔形;F2:汇管区纤维性扩大,少数纤维间隔形成;F3:多数纤维间隔形成,但无硬化结节;F4:肝硬化。一般F1-F4肝纤维化被认为是NASH。
F0-F4阶段,理论上是可以逆转的,一旦疾病进行至失常性肝硬化,将不可逆转,严重至肝癌甚至死亡。
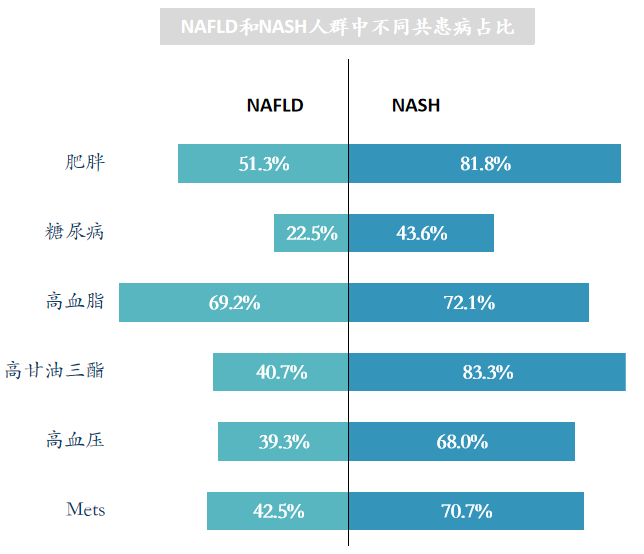
NAFLD和NASH患者多合并有二型糖尿病和肥胖等代谢类疾病。NAFLD/NASH和肥胖、2型糖尿病、高血脂,高甘油三酯、和高血压以及Mets类疾病密切相关。尤其是在NASH人群中,有高达81.8%的人群肥胖,NASH糖尿病患者的比例是NAFLD的大约一倍。
全球约55.5%的T2DM人群合并患有NAFLD,其中欧洲最高,达68.0%。

二、NAFLD/NASH发病机制及主要治疗方法
多重打击学说为NAFLD的发病机制提供了更准确的解释。多重打击学说认为多重伤害共同作用于基因易感的个体从而诱导NAFLD的发生:饮食、环境和肥胖因素,导致血清脂肪酸(FFAs)和胆固醇(CH)水平升高、胰岛素抵抗的发展、脂肪细胞的增殖和功能障碍以及肠道微生物群活性的变化。胰岛素抵抗作用于脂肪组织,加重脂肪细胞功能障碍,诱导脂肪分解,释放脂肪因子和促炎因子如TNF-α、IL-6,维持胰岛素抵抗状态。

在肝脏中,胰岛素抵抗会放大新生脂肪生成(DNL)。上述过程会导致肝脏游离脂肪酸的增加,肝脏游离脂肪酸的增加会导致两个不同的结果:甘油三酯(TG)的合成积累和线粒体功能障碍、氧化应激、活性氧产生、内质网应激和未折叠蛋白反应(UPR)的激活,最终导致炎症的发生。除此之外,小肠通透性因一些能够促进炎症发生和促炎因子释放的因子而提高。遗传和表观遗传修饰影响肝细胞脂肪含量、酶促过程和肝脏炎症环境,从而影响炎症和纤维化(NASH)进展或疾病稳定阶段的持续。
治疗方式:首先通过改变不良生活方式减重,如效果不佳,考虑药物治疗和手术治疗。
鉴于 NAFLD 是肥胖和 MetS 累及肝脏的表现,大多数患者肝组织学改变处于单纯性脂肪肝阶段,NAFLD和NASH的治疗目标有所不同。
NAFLD治疗目标:(1)首要目标:减肥和改善胰岛素抵抗,预防和改善并发症。(2)次要目标:减少肝脏脂肪沉积,避免NASH和肝功衰竭。
NASH治疗目标:脂肪肝炎和纤维化程度都能显著改善。


欧美日中对现有相关治疗药物(非直接治疗药物)的推荐程度不一。在美国获批Resmetirom之前,美国、欧盟、日本和中国并没有批准药物可直接治疗或缓解 NAFLD/NASH,各个国家对一些正在使用的药物做了不同程度的推荐。

三、NAFLD/NASH治疗领域全球及中国药物市场格局
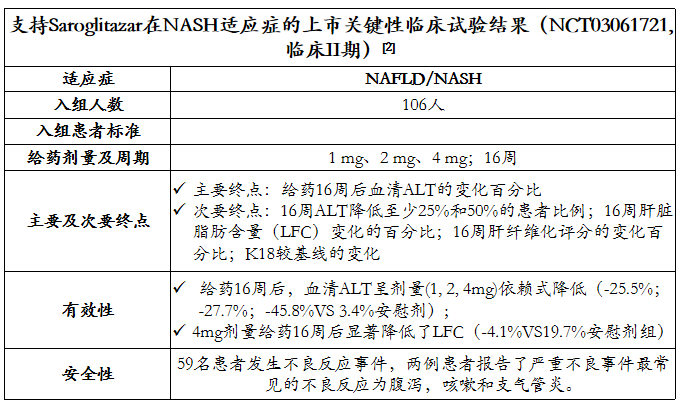
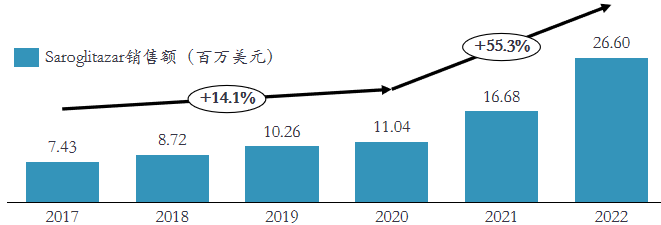
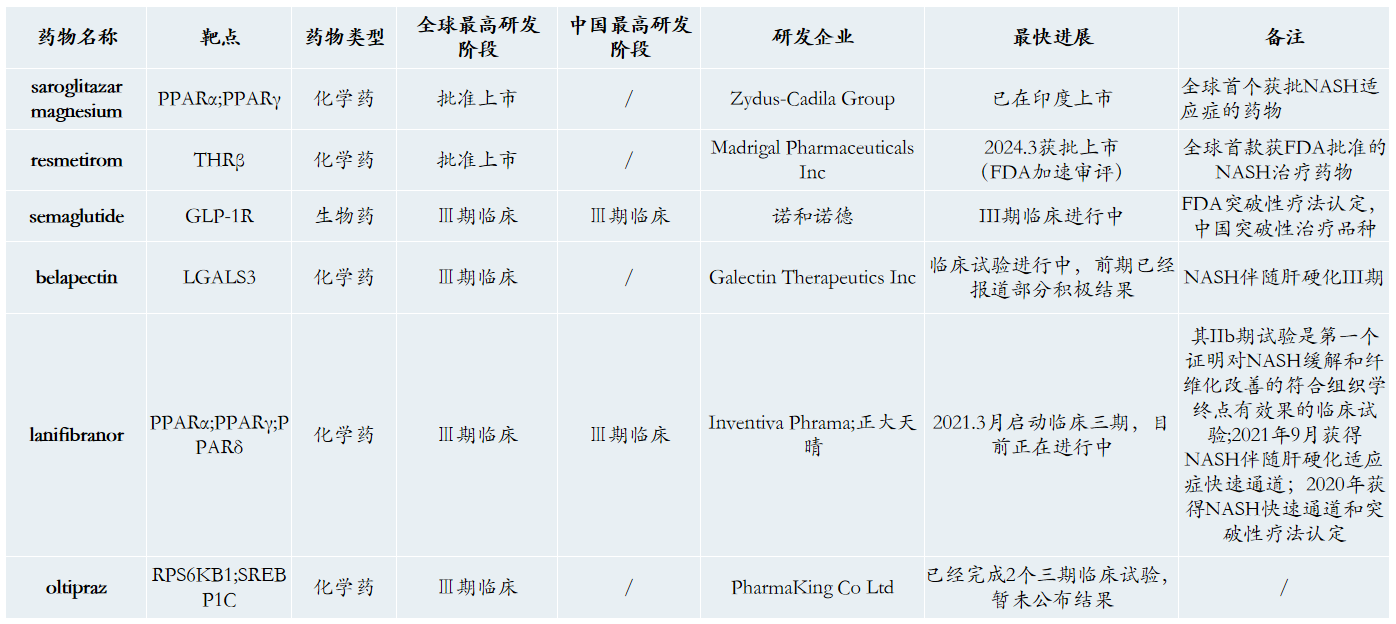
PPARα/PPARγ双重激动剂-Saroglitazar 2020年在印度获批。Saroglitazar是2020年3月印度药企Zydus-Cadila Group在印度获批上市非脂肪型肝炎适应症的一款药物。此药目前在印度已获批了包括非酒精性脂肪肝病和非酒精性脂肪肝炎在内的共计5个适应症(2型糖尿病、高甘油三酯血症、糖尿病血脂异常[2] )。但目前该药物未在美国,欧盟和日本等国家地区获批。
是一款PPARα/PPARγ的双重激动剂,属于过氧化物酶体增殖物活化受体(PPAR)家族的两名成员,该靶点与脂肪代谢、氧化应激作用有关,已经多款用于治疗代谢性疾病的药物上市。

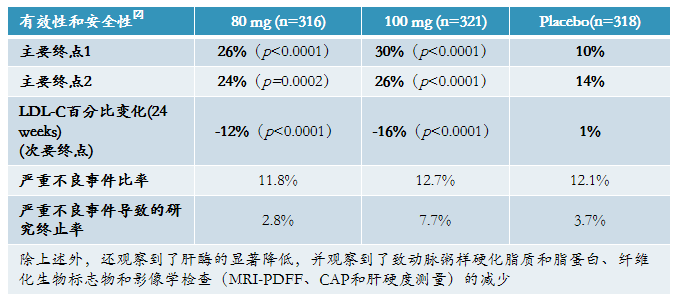
Resmetirom是Madrigal Pharmaceuticals公司研发的一款口服甲状腺激素受体-β (THR-β) 选择性激动剂,商品名:Rezdiffra,2024年3月14日获美国FDA通过加速审评批准上市,用于联合饮食和运动,治疗患有中重度肝纤维化(F2至F3期)的非肝硬化非酒精性脂肪性肝炎(NASH)成人患者[1]。该款药物是FDA批准的首款NASH疗法,标志着该领域的一项重要里程碑。


预计全球和中国NAFLD/NASH市场将持续增长,至2030年国内市场将达到355亿人民币。全球目前没有药物可直接治疗 NAFLD/NASH,许多公司已加速布局这一领域。全球NASH 市场从 2016 年的 17 亿美元增至 2020 年的 19 亿美元,复合年增长率为 3.2%。预计未来会呈现快速增长的趋势,到 2025 年将达到 107 亿美元,并于 2030 年达到 322 亿美元,期间复合年增长率为 41.8%和 24.6% 。
NASH 药物市场从 2016 年的 5亿人民币增至 2020 年的 7 亿人民币,复合年增长率为 5.5%。未来随着创新药走向大众化,会呈现明显的增长,到 2025 年预计将达到 32 亿人民币,并于 2030 年达到 355 亿人民币,期间复合年增长率为 37.0%和 61.4% 。

市场关键驱动因素:在肥胖、糖尿病等疾病因素的作用下, 患病人数持续上升。全球糖尿病患病人数从 2016 年的4.4亿人上升到 2020 年的4.9亿,复合年增长率为2.5%,全球糖尿病患病人数将在2025年接近5.5亿,并于 2030 年超过 6亿; 全球肥胖患病人数从 2016 年的10.0亿人上升到 2020 年的12.1亿,复合年增长率为5.0%,全球肥胖患病人数将在2025年接近 15.5 亿,并于 2030 年接近 20 亿;全球NAFLD患病人数从 2016 年的 15.5 亿人上升到 2020 年的 17.6 亿,复合年增长率为3.1%;在肥胖、糖尿病等疾病因素的作用下, 2021-2030 年,全球NAFLD患病人数将以稳定的速度持续增长,2030 年将达到 24.3亿人。

中国糖尿病患病人数从 2016 年的1.2亿人上升到 2020 年的1.3亿,复合年增长率为3.0%,中国糖尿病患病人数将在 2025 年接近1.5亿,并于 2030 年超过1.7亿;中国肥胖患病人数从 2016 年的1.8亿人上升到 2020 年的2.2亿,复合年增长率为5.0%,中国肥胖患病人数将在 2025 年接近2.7亿,并于 2030 年超过 3 亿;中国NAFLD患病人数从 2016 年的 1.7亿人上升到 2020 年的 2.0 亿,年复合增长率为 2.9%;在肥胖、糖尿病等疾病因素的作用下,2021-2030 年,中国NAFLD患病率会以更快的速度增长,将于 2030 年达到 2.8 亿人。
预计未来10-15年内,将有10余种NASH药物获批。进展最快的THR-β激动剂Resmetirom2024年3月14日获FDA加速批准上市。FGF21 类似物 Efruxifermin 改善NASH患者肝脏纤维化水平为对照组2倍,并且显著改善NAS评分,具有同类最优(Best-in-class)潜力,FDA已授予其突破性疗法资格认定(临床Ⅱ期)。目前Efruxifermin 已进入III期临床。
正大天晴引进的 PPAR 激动剂拉尼兰诺为首个同时能改善纤维化和炎症的口服 NASH 新药,美国FDA已授予该药用于NASH的突破性疗法认定和快速通道资格(临床Ⅲ期)。

由于NASH是一种机制复杂、多风险因素的慢性进行性疾病,业内认为单药治疗并不是唯一的途径,理论上讲,如果几个机理互补的药物联合使用,就更有可能提高有效率和患者依从性,同时还可能降低副作用。因此,联合疗法成为关注NASH的企业在不断探索的路径之一。目前最具前景的疗法是将FXR激动剂与GLP-1R激动剂、THR-β激动剂联用。
长期以来,在NASH临床试验中,需要通过肝活检来筛选受试者和作为疗效终点。但由于其高侵入性,存在着患者依从性较低的问题。由于肝活检的局限性,目前已经开发出一些非侵入性诊断方式,以影像学为主。如FibroScan评估肝脏脂肪变性和纤维化,MRI-PDFF对肝脏脂肪进行定量,ARFI利用超声波监测肝脏纤维化程度。其中,MRI-PDFF或可用于2a期研究的主要终点。
四、NAFLD/NASH治疗领域新药全球及中国药物研发格局
抗NAFLD/NASH药物可以分为调节代谢、抗纤维化和抗炎三类机制。根据靶点作用机制不同,可以将NASH研发的主流靶点分为3类:代谢类、抗纤维化类和抗炎类,代谢类靶点是目前研究最多也是临床进展最快的靶点。
代谢类
糖代谢类:GLP-1R、 FGF21、SGLT2
脂代谢类:THR-β、ACC
胆汁酸代谢类:FGF19、PPAR、FXR
抗纤维化类:Galatin-3、 CCR2\CCR5、PPAR、ASK-1
抗炎类:CCR2\CCR5、FGF19、TNF-α

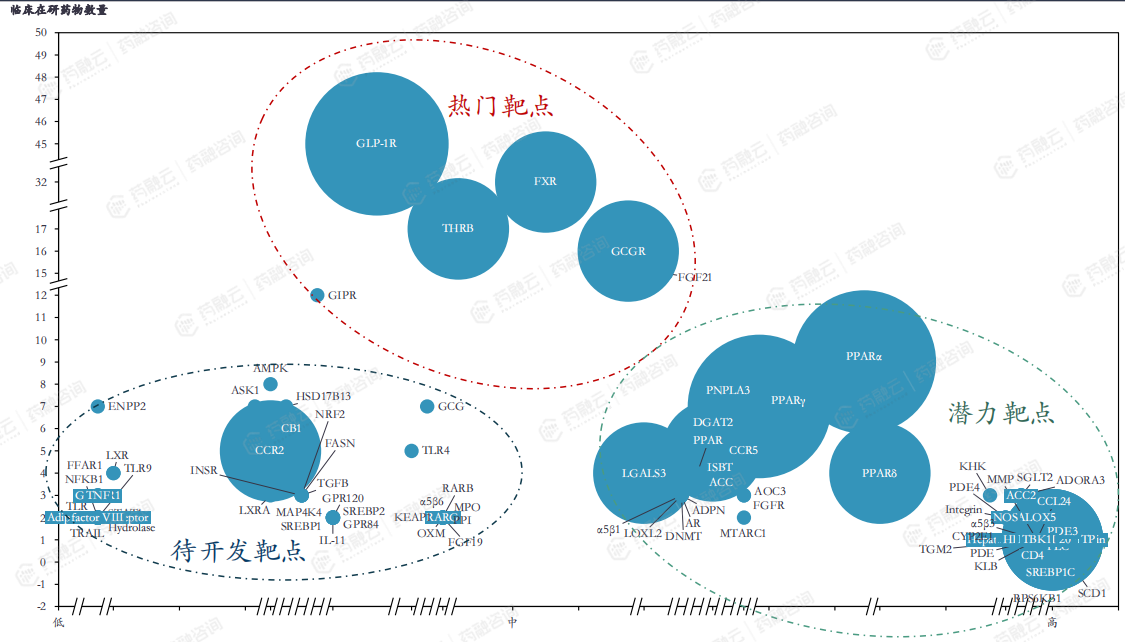
目前NAFLD/NASH领域全球有百余个靶点正在研发,但成熟靶点相对较少。研发积极靶点有:GLP-1、THR-β、FXR、FGF21、PPAR。
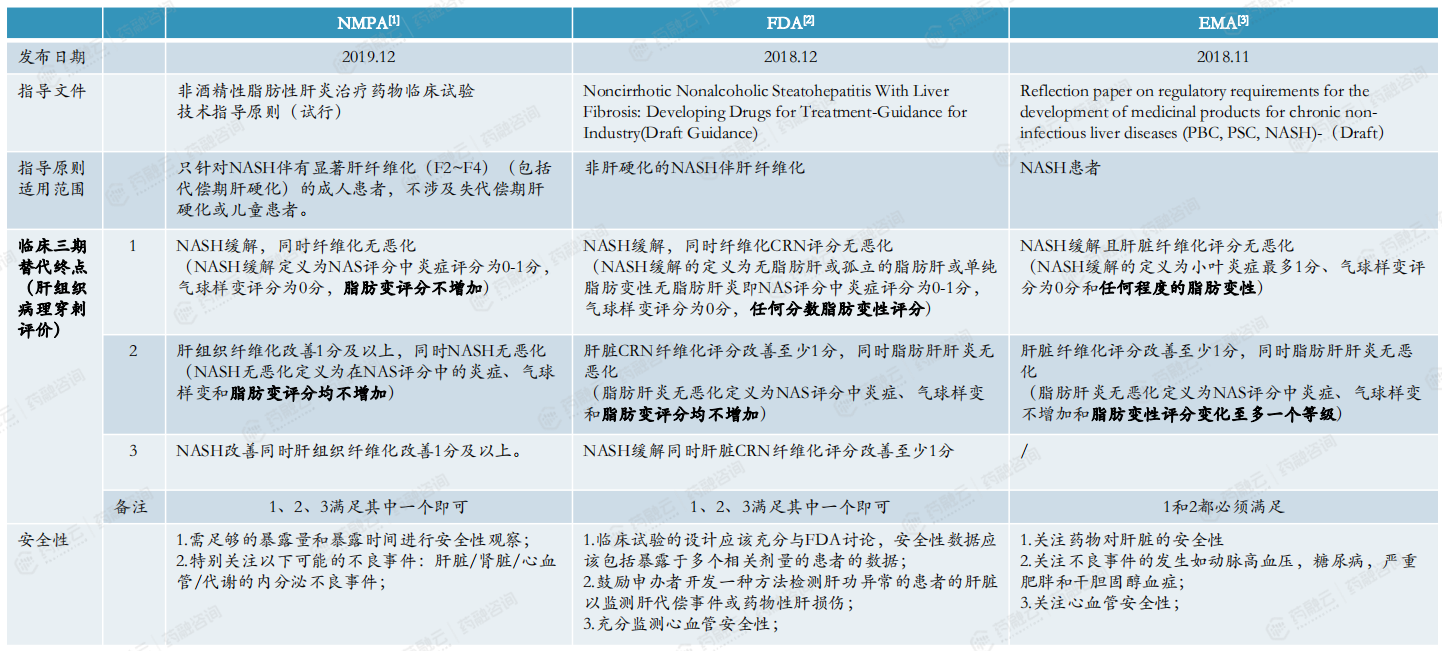
NMPA、FDA和EMA都规定NASH晚期确证性临床试验须使用肝组织活检进行疗效确证。
全球共有不到10个药物进入临床三期试验且目前进展积极。
中国多个药企布局NAFLD/NASH,整体开发进度落后于全球。


五、NAFLD/NASH在研热门靶点及重点产品临床试验追踪
THR-β-专注于NASH疾病的脂代谢靶点。甲状腺激素通过激活肝细胞中的β受体,在肝功能中起着核心作用,影响从血清胆固醇和甘油三酯水平到肝脏中脂肪的病理性堆积等一系列健康参数。THR-β作用是正常肝功能的关键,包括调节线粒体活性,如肝脏脂肪分解和控制正常、健康的线粒体水平。NASH患者肝脏中的THR-β受体活性水平降低。

GLP-1R优秀的降糖减重效果也成为NASH的热门靶点。

NASH有望成为司美格鲁肽继二型糖尿病,减重后的第三个适应症。semaglutide是诺和诺德开发的一款靶向GLP-1R的新型长效胰高糖素样肽-1(GLP-1)类似物药物,其注射液和口服制剂已经获批用于治疗二型糖尿病和肥胖。研究发现GLP-1与肝脏细胞受体结合后能降低肝脏脂肪变性等疗效而拓展GLP-1类药物在治疗NASH中的应用。目前semaglutide正在进行三期临床试验中。

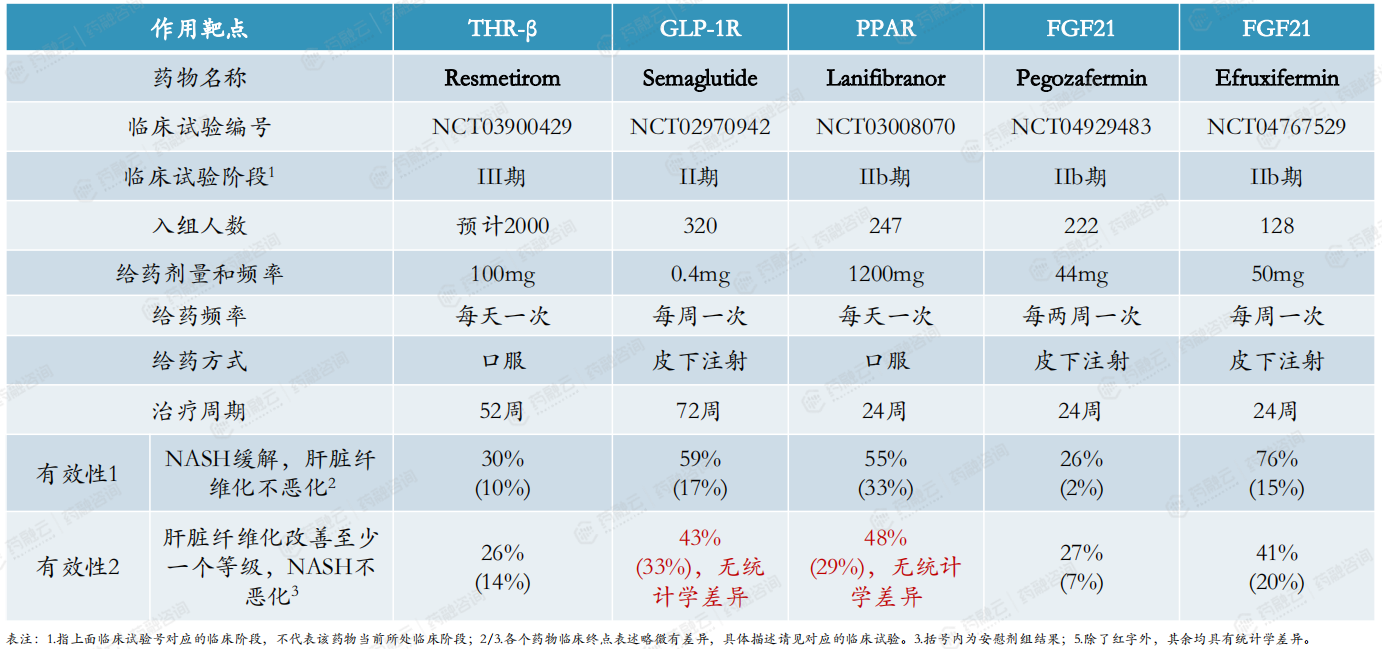
72周时,0.4mg组有59%的人群达到NASH缓解且肝纤维化等级未恶化,且具有统计学意义,安慰剂组为17%,达到了主要临床终点;但次要临床终点未达到。除此之外,还观察到了肝酶水平的降低。

接受司美格鲁肽治疗的患者中,0.4mg组平均体重减轻13%,安慰剂为1%。胃肠道疾病的最常见的不良事件,0.4 mg组出现恶心、便秘、食欲下降、呕吐和腹痛的患者比例高于安慰剂组;司美格鲁肽组有15%发生肿瘤,安慰剂组为8%(司美格鲁肽有3%恶性肿瘤,安慰剂组没有)。
PPAR靶点研发进度靠前,目前已有药物获批上市。
激活PPAR可以在多个水平改善NASH:
代谢:α和δ亚型的激活被证明可以降低甘油三酯水平并增加HDL胆固醇水平,ɣ的激活被证明可以增加胰岛素敏感。
脂肪变性:α和ɣ亚型的激活通过增强脂肪酸代谢并最终减少脂肪生成来解决脂肪变性。
炎症和气球变性:α,δ和ɣ的激活与炎症和气球洋变性的统计学显着减少有关。
纤维化:ɣ的激活与纤维化过程中的抗纤维化作用有关。

Lanifibranor-NASH疾病领域进度最为领先的pan-PPAR抑制剂药物。
Lanifibranor是Inventiva SA公司研发的一款口服pan-PPAR小分子抑制剂。2022年9月正大天晴与 Inventiva S. A. 签订正式许可协议以在中国大陆、香港、澳门、台湾(大中华区)开发、生产并商业化 lanifibranor。
Lanifibranor在2b期完成后,正在进行一项NASH适应症III期临床研究。除此之外Lanifibranor还与SGLT2抑制剂empagliflozin进行一项针对T2D和非肝硬化NASH患者的IIa概念性验证临床试验。

FGF21在NASH研发火热,多个药物临床II期达到终点。FGF21是一种内源性代谢激素,具有调节能量消耗和糖脂代谢的作用。FGF21药物已显示出减少肝脏纤维化的疗效。
这种疗效是通过两种潜在途径介导的:首先,通过改善代谢,减少了持续的肝损伤,从而给肝脏时间进行愈合。其次,FGF21产生靶效应会增加脂联素,脂联素是一种从脂肪组织释放的激素,可以抑制肝纤维化的发生和进展。
除了对肝脏的作用外,FGF21已被证明可以降低全身脂质水平(甘油三酯和低密度脂蛋白胆固醇),并改善血糖控制。
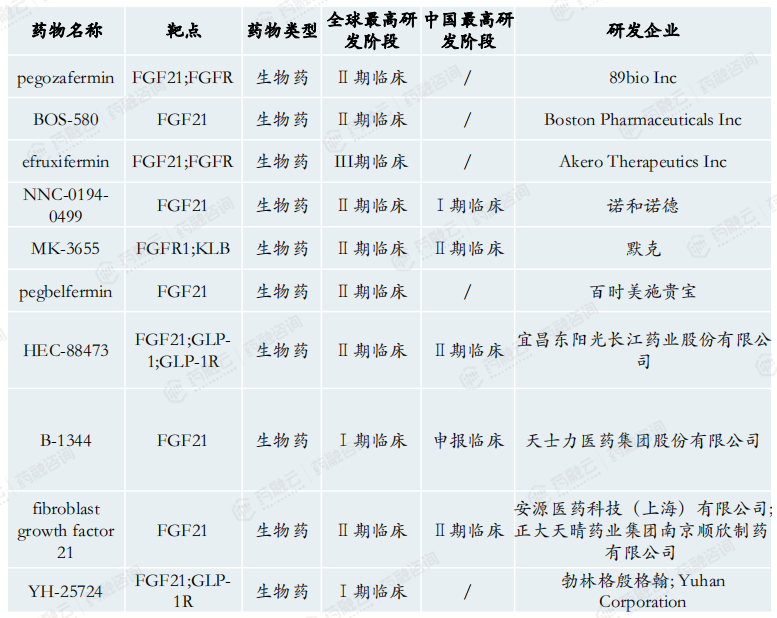
Efruxifermin潜力巨大,IIb期临床结果疗效优于对照两倍。Efruxifermin是Akero Therapeutics公司开发的一款长效FGF21-Fc融合蛋白,通过模拟成纤维细胞生长因子FGF21的生物活性作用于FGF21受体,在肝脏和脂肪组织中传递持续的和平衡的信号来调节代谢。具有3-4天的半衰期,可实现每周一次皮下注射。
目前Efruxifermin已经完成两项临床IIb临床研究,正在进行一项为期36周的NASH伴肝硬化的临床IIb临床研究,另外两项III期临床研究也预计在2023年下半年启动。

24周时,28mg和44mg组有39%和41%的人群达到肝纤维化改善且NASH不恶化,具有统计学意义,安慰剂组为20%; 同时28mg和44mg组有76%、47%患者达到显著NASH缓解且肝纤维化等级未恶化,安慰剂组为15% 。达到了主要重点和一个关键次要终点。除此之外,还改善了一些包括肝酶在内的其他指标。

具有良好的安全性和耐受性。接受efruxifermin治疗的患者中,药物相关的不良反应事件为2%,仅在高剂量组,安慰剂组为0%。仅有7%的患者因为不良事件停止试验,安慰剂为0%。主要的不良反应为腹泻,恶心,呕吐。
Pegozafermin超长半衰期,处于FGF21靶点研发前列。Pegozafermin是89bio Inc采用glycoPEGlation技术研发的一款FGF21类似物,可以延长其生物活性时间,同时保持天然FGF21的有效性,在改善NASH的同时,Pegozafermin还具有显著降低甘油三酯的效果NASH疾病领域2b期完成后,计划2023下半年开始进行3期临床研究。

24周时,30mg和44mg组有26%和27%的人群达到肝纤维化改善且NASH不恶化,具有统计学意义,安慰剂组为7%; 15mg、30mg和44mg组有37%、23%和26%的人群达到显著NASH缓解且肝纤维化等级未恶化,安慰剂组为2% ;达到了双重主要终点。除此之外,还改善了一些非侵入性指标。

具有良好的安全性和耐受性。接受Pegozafermin治疗的患者中,≥10%的患者出现了药物相关不良反应,主要的不良反应为腹泻,恶心,呕吐。2%的患者出现了严重不良反应,均在44mg高剂量组。
尽管奥贝胆酸被拒,FXR仍是NASH的热门研发靶点之一。
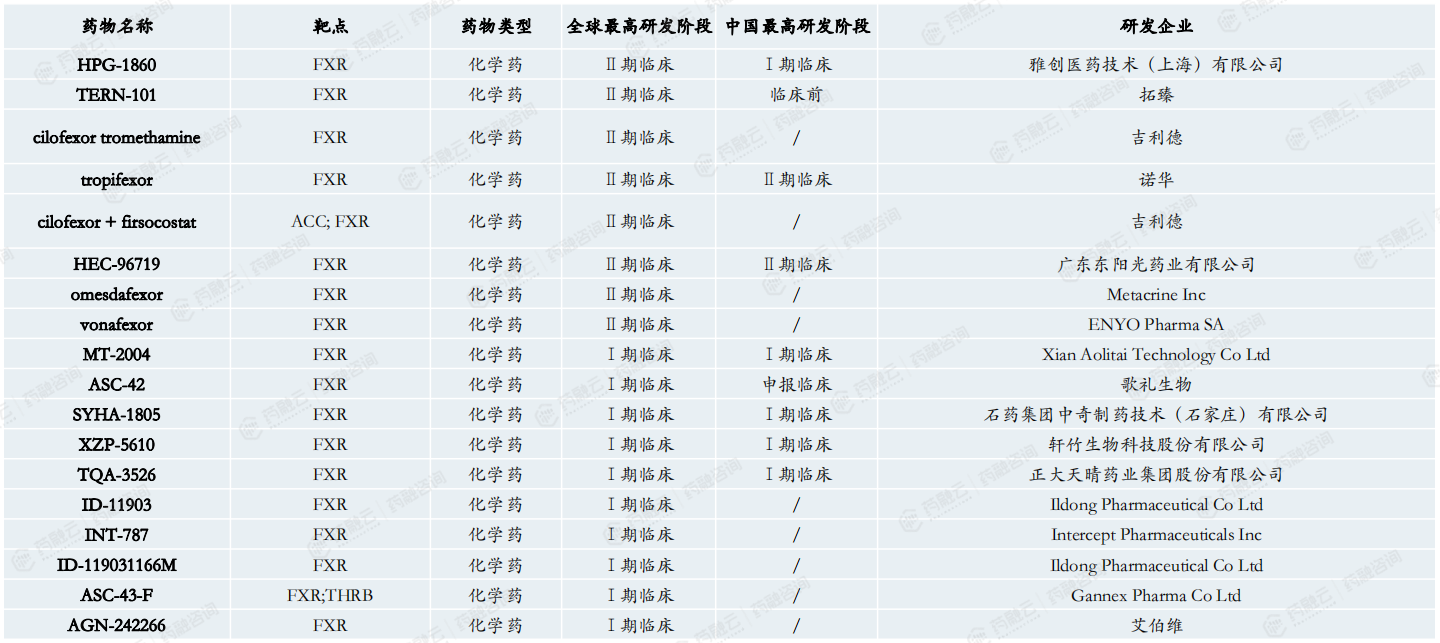
热门靶点进展积极药物临床有效性对比
小结:
NAFLD/NASH领域存在巨大的未满足的市场空间:NAFLD/NASH是一种复杂的,由多种致病因素导致的严重的慢性肝脏疾病,和二型糖尿病和肥胖密切相关,患病率近年来呈不断上涨的趋势;当前NAFLD/NASH患病人口巨大,且需要长期用药,目前全球只有一款药物专门用于治疗NASH,存在巨大的未满足的临床需求。
全球研发热度高,靶点众多,但开发难度大:全球有百余个靶点和企业进行研药物研发,随着Madrigal Pharmaceuticals Inc口服小分子药物Resmetirom已经获FDA加速审评批准上市,研发热度会更高;中国、美国、欧盟对晚期验证性临床试验均严格规定了临床终点替代指标,须使用肝组织病理检查进行疗效确证。包含奥贝胆酸在内的等多个药物在不同阶段相继失败和退出。
以上内容均来自于{NAFLD/NASH治疗领域市场和研发格局分析报告},如需下载报告,请点击!
<END>
要解锁更多企业药品研发信息吗?查询药融云数据库(vip.pharnexcloud.com/?zmt-mhwz)掌握药品各国上市情况、药品批文信息、销售情况与各维度分析、市场竞争格局、一致性评价情况、集采中标情况、药企申报审批信息、最新动态与前景等,以及帮助企业抉择可否投入时提供数据参考!注册立享15天免费试用!








































 浙公网安备33011002015279
浙公网安备33011002015279 本网站未发布麻醉药品、精神药品、医疗用毒性药品、放射性药品、戒毒药品和医疗机构制剂的产品信息
本网站未发布麻醉药品、精神药品、医疗用毒性药品、放射性药品、戒毒药品和医疗机构制剂的产品信息
收藏
登录后参与评论